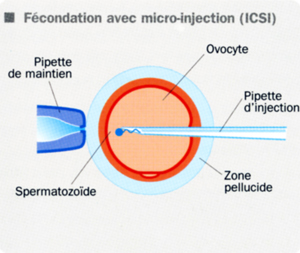
FIV en Tunisie, ICSI en Tunisie ou Injection intra cytoplasmique de spermatozoïdes est une technique qui consiste à injecter directement un seul spermatozoïde dans chaque ovocyte en utilisant un microscope inversé équipé de micromanipulateurs (sortes de joysticks permettant de bouger dans les 3 plans de l’espace, raccordés à des portes pipettes métalliques). Cette technique initialement indiquée dans les stérilités masculines sévères a vu son usage s’élargir aux autres causes d’infertilité.
La stimulation de l’ovulation et le recueil des ovocytes sont identiques à ceux de la Fécondation in vitro. Le sperme utilisé peut être frais recueilli par masturbation ou bien préalablement congelé. Au besoin, on peut aussi prélever des spermatozoïdes à partir du testicule ou de l’épididyme.
Une fois l’ICSI réalisée, les étapes suivantes sont les mêmes que pour la fécondation in vitro.
Il existe actuellement une variante de l’ICSI : Il s’agit de l’IMSI (Intra cytoplasmic Morphologically selected Sperm Injection). Il s’agit d’une ICSI avec un tri des spermatozoïdes à un grossissement très élevé (*5000 à 10000 contre un grossissement de *400 pour l’ICSI) permettant une meilleure sélection des spermatozoïdes en fonction de la morphologie.
Quand y recourir
La question qui se pose serait de savoir pourquoi recourir au placement de cette manière un spermatozoïde directement dans l’ovule ? La réponse est claire : Il s’agit de palier à des problèmes d’infertilité principalement d’origine masculine :
- Infertilité masculine majeure : c’est l’indication principale et les problèmes rencontrés sont les suivants : Trop petit nombre de spermatozoïdes, spermatozoïdes trop peu mobiles, spermatozoïdes de mauvaise qualité…
- Azoospermie à savoir une absence totale de spermatozoïdes : dans ce cas, les spermatozoïdes peuvent être recueillis directement dans l’épididyme ou le testicule lors d’une intervention chirurgicale.
- Échecs inexpliqués de fécondation in vitro conventionnelle
- Un trouble immunitaire : par exemple dans le cas d’allergie au sperme chez la partenaire, ou la présence d’anticorps anti-spermatozoïdes chez l’homme ou chez la femme.
- Une infection : si le mari est contaminé par le virus du sida par exemple, l’ICSI est l’une des solutions.
Déroulement de la procédure
L’ICSI en Tunisie est généralement effectuée selon une procédure en 5 étapes qui sont :
• Une hormone qui bloque la production d’hormones hypophysaires, dans le but de mettre au repos les ovaires et d’éviter une ovulation spontanée, qui empêcherait le recueil des ovocytes pour la deuxième phase de la FIV.
• Une hormone stimulant les ovaires et donc la croissance des follicules ovariens : il s’agit de la FSH.
En plus des injections quotidiennes durant deux à cinq semaines, des échographies ovariennes et des dosages sanguins permettent au médecin de surveiller le nombre et la taille des follicules en cours de maturation ainsi que l’épaisseur de l’endomètre. Enfin, lorsque le monitorage indique que plusieurs follicules d’un diamètre de 15 cm à 18 cm se sont développés à la surface des ovaires, on peut déclencher l’ovulation. Pour cela, on procède à une injection de gonadotrophines chorioniques (hCG), une hormone ayant les effets de la LH. Elle provoque l’ovulation dans un délai de 32 à 38 heures.

Les effets indésirables de l’ISCI
Des effets indésirables peuvent survenir pendant le traitement. Ils sont généralement fréquents mais transitoires et pas du tout inquiétants et qui consistent en des bouffées de chaleur, douleurs abdominales, prise de poids modérée, saignements….
On observe généralement un taux légèrement plus élevé de poids de naissance inférieur à la normale et de naissances prématurées chez les enfants conçus par FIV.
Les complications
Les complications liées au geste chirurgical de ponction comme l’hémorragie, les infections, les problèmes anesthésiques sont vraiment rares. Elles se traduisent par un gonflement et des douleurs abdominales, une prise de poids brutale, des troubles digestifs et parfois une gêne respiratoire. Ces symptômes justifient une consultation en urgence car une hospitalisation peut être nécessaire.
La congélation des gamètes (ovocytes et spermatozoïdes)
• En cas d’absence de spermatozoïdes chez le conjoint le jour de la ponction.
• En cas de difficultés de prélèvement du sperme le jour de la ponction ovocytaire.
Les azoospermies (absence de spermatozoïdes dans l’éjaculat) avec prélèvements de spermatozoïdes épididymaires ou testiculaires.












